Het Triasmodel
Het TRIAS-model en spoor 1 t/m spoor 4
TRIAS is de afkorting van Transparant Risicobeheersing en Incidenten Analyse Systeem. Het model begint op team- of afdelingsniveau met een voorspellend (prospectief) deel, gericht op risico-inventarisatie en preventie. Periodiek en systematisch worden de risico’s geïnventariseerd op een afdeling of werkeenheid. Maatregelen die genomen worden, worden net als in een kwaliteitscyclus (pdca-cyclus) getoetst en eventueel bijgesteld. Dit is een continu proces.
Toch kunnen ondanks alle maatregelen allerlei dingen (bijna) misgaan. Er zijn 4 soorten van gevolgen van onvoldoende beheerste risico’s:
- Bijna-incident: een procesafwijking die door een toevallige omstandigheid of een niet gepland ingrijpen tijdig ontdekt en hersteld is, waardoor er geen incident plaatsvindt en er geen schade optreedt (bij de patiënt)
- Meevaller: een incident zonder schade, het incident heeft de patiënt wél bereikt, maar door geluk of toeval blijft (letsel)schade uit
- Tegenvaller: dit is een incident dat tot lichte of tijdelijke (letsel)schade heeft geleid bij de patiënt
- Calamiteit: een incident met een ernstig gevolg voor de patiënt, eventueel diens overlijden
Om (bijna)incidenten en calamiteiten aan te pakken en uiteindelijk te verminderen zijn er drie logische sporen om te volgen. Het vierde spoor is een apart traject en geldt alleen voor calamiteiten. Zie hiervoor het TRIAS-model (De Bekker & Van der Steeg, Medisch Contact 2004) in de afbeelding hieronder.
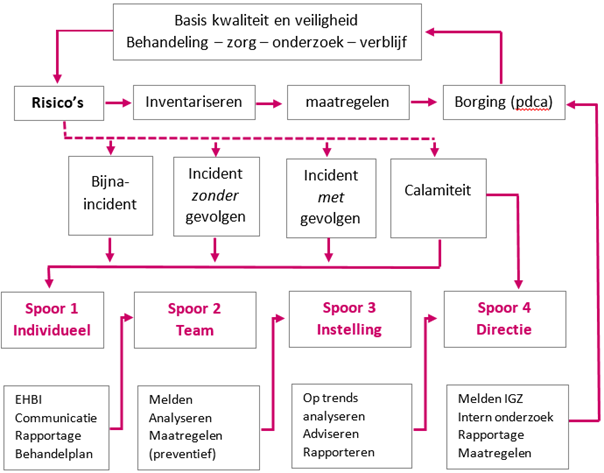
Spoor 1: Individuele behandeling
Zodra de hulpverlener op de hoogte is van de afwijking (fout, incident, calamiteit) treft hij maatregelen om de schade te beperken of zo veel mogelijk te herstellen. Deze handelwijze in het primaire proces wordt Eerste Hulp Bij Incidenten genoemd. Van belang is om near misses ook te bespreken en daaruit lering te trekken. Het incident wordt gerapporteerd in het medisch en verpleegkundig dossier (dit is een verplichting gebaseerd op de WGBO). De professional legt hiermee verantwoording af over wat er is gebeurd. Tevens wordt het incident doorgegeven aan de verantwoordelijke medische behandelaar en de verantwoordelijke voor veiligheid en kwaliteit binnen het team en gecommuniceerd met de teamleden. Eventueel worden na de bespreking in het behandelteam het behandelplan en verpleegplan aangepast.
Voorvallen die zich lenen voor structurele verbetering komen in aanmerking om te melden via een meldsysteem.
Spoor 2: Team- of afdelingsniveau
In dit tweede spoor wordt allereerst structureel aandacht besteed aan het opsporen van risico’s in de belangrijkste processen op de afdeling, het analyseren daarvan en het treffen van gepaste maatregelen.
De afhandelaar ontvangt de meldingen van zijn medewerkers en registreert deze. Hij doet dit enerzijds ten behoeve van bespreking en analyse in het multidisciplinaire team, anderzijds om het centrale meldpunt (vooralsnog de MIP) periodiek van informatie te voorzien. Het team neemt naar aanleiding van de incidentanalyses eventuele preventieve maatregelen op de eigen afdeling (aanpassing behandelprotocollen, wijzigen procedures en werkinstructies, opstellen nieuwe richtlijnen, voorlichting, e.d.).
Spoor 3: Instellingsniveau
Ook de organisatie wil leren van wat op afdelingsniveau plaatsvindt aan risico-inventarisaties en incidentanalyses. De verantwoordelijke voor veiligheid en kwaliteit binnen het team meldt de resultaten van de risicoanalyses, de getroffen maatregelen om die risico’s te beheersen, de aard van en aantallen (bijna)incidenten, de uitkomsten van de incidentanalyses en de getroffen maatregelen bij het centrale meldpunt. Dit is geaggregeerde bedrijfsinformatie. De MIP is vooralsnog een centraal meldpunt dat meldingen ontvangt, analyseert en zoekt naar trends in de binnengekomen meldingen. Dit meldpunt adviseert de Raad van Bestuur. Deze adviezen hebben geen betrekking op het individuele behandelproces van de patiënt, maar op het veiligheidsbeleid van de instelling. De beleidsadviezen betreffen preventieve maatregelen kan nemen om tot een betere beheersing van risico’s te komen.
Naast het melden van patiëntgerelateerde incidenten kunnen ook andere afwijkingen of tekorten van werkprocessen of gevaarlijke situaties worden gemeld, zoals complicaties, klachten, ARBO-incidenten, wondinfecties, decubitus en dergelijke.
Spoor 4: Directie en calamiteiten
Dit vierde spoor is alleen van toepassing in geval van een calamiteit. Daarvan is sprake wanneer de gevolgen groot zijn, met ernstige of blijvende schade voor de patiënt of eventueel diens dood. Calamiteiten moeten door de verantwoordelijke voor veiligheid en kwaliteit binnen het team of behandelend arts direct worden gemeld aan de Raad van Bestuur, die een meldingsplicht heeft aan de Inspectie voor de Gezondheidszorg. Iedere calamiteit dient nader te worden onderzocht. De Raad van Bestuur is hier verantwoordelijk voor en kan een onderzoekscommissie specifieke bevoegdheden geven om de ware toedracht boven tafel te krijgen.
Enkele consequenties van het TRIAS-model
De huidige stroom van formulieren en briefwisselingen van melding naar afwerking kan flink worden teruggebracht. Dit bespaart enorm in secretariaatsuren.
Het meldingsformulier kan worden vervangen door een digitale manier van melden.
Voor medewerkers zal er een instructie (protocol) moeten komen, waarin beschreven staat hoe te handelen ingeval van (bijna)incidenten.
De rol van de MIP
- Er hoeven door de MIP veel minder details te worden verzameld, wat minder arbeidsintensief is en minder administratieve verwerking vereist.
- Meldingen kunnen zonder de patiëntgegevens worden gedaan.
- Incidentgegevens kunnen worden gezien als managementinformatie (verantwoording afleggen in de lijn) of als bedrijfsinformatie (ten behoeve van een centraal meldpunt of kenniscentrum: het leren staat daarbij voorop) en niet meer als informatie van patiënten/cliënten.
- De commissie hoeft minder ‘zwaar’ samengesteld te zijn. Een kleine commissie wordt geacht in staat te zijn in de meldingen patronen te herkennen en de Raad van Bestuur daarover te adviseren. Dit bespaart veel tijd. Mettertijd kan de rol van de MIP worden overgenomen door een integraal kenniscentrum met expertise op het gebied van afwijkingen, tekorten en dergelijke in meest brede zin.
De rol van de medewerker
- Het gaat in het veranderingsproces om het ontwikkelen van een ‘mindset’ zodat het veiligheidsdenken een vanzelfsprekend onderdeel van de attitude wordt van iedere medewerker. Transparantie is daarbij essentieel. Dat vereist naast een andere grondhouding ook een aantal vaardigheden zoals het rapporteren over incidenten, het aankaarten van onveilige situaties, het aanspreken van anderen (collega’s, leidinggevenden, behandelaren, enzovoorts) wanneer zich iets voordoet of heeft voorgedaan dat schadelijk is (geweest) voor de patiënt.
- Van fouten kun je leren, en het leren begint altijd met het erkennen van fouten, van het ontdekken van afwijkingen in processen rondom de patiëntenzorg. Niet verwijtbaarheid, maar vermijdbaarheid is het uitgangspunt.
De rol van de leidinggevende/verantwoordelijke voor veiligheid en kwaliteit binnen het team
- De verantwoordelijkheid voor risicoanalyse en evaluatie van incidenten in de zorg ligt bij de verantwoordelijke voor veiligheid en kwaliteit binnen het team (meestal de leidinggevende) waar het een organisatorische eenheid betreft. Voor medische maatschappen moeten aparte afspraken worden gemaakt over deze verantwoordelijkheid. Wat betreft afdelingsoverstijgende voorvallen zal ook helderheid dienen te worden geschapen wie waarvoor verantwoordelijk is.
- Deze persoon is degene die structureel het onderwerp Veiligheid opvoert in overdrachten, werkoverleg, teambesprekingen en dergelijke. Hij meldt periodiek de risico’s, de incidenten en de evaluatiegegevens aan zijn hogere leidinggevende (verantwoording in de lijn) én aan het centrale meldpunt, vooralsnog de MIP (leren van incidenten).
- Deze persoon dient op de hoogte te zijn van alle voorvallen op zijn afdeling, omdat hij immers verantwoordelijk is voor de kwaliteit, het uitvoeren van procedures en het op orde hebben van protocollen.
De rol van de Raad van Bestuur
- Deze visie op patiëntveiligheid houdt een proces van organisatieontwikkeling in, waarbij iedereen een rol heeft. Teams en afdelingen (waaronder ook functieafdelingen en facilitaire diensten) met hun leidinggevenden/verantwoordelijken voor veiligheid en kwaliteit binnen het team zullen veel directer de verantwoordelijkheid voor het evalueren en leren van incidenten gaan oppakken.
- Eén van de adviezen in het Shell-rapport ‘Hier werk je veilig, of je werkt hier niet’ van november 2004, luidt dat alle ziekenhuizen vanaf 2008 een Veiligheid Management Systeem (VMS) dienen te hebben. De voorgestelde veranderingen passen goed binnen de kaders van een dergelijk VMS. Het TRIAS-model is te zien als een raamwerk voor een VMS.
- Om binnen de gehele organisatie de aandacht voor patiëntveiligheid te stimuleren, wordt van de Raad van Bestuur verwacht samen met de MIP en andere commissies die zich met veiligheidsaspecten bezighouden (ARBO, klachten, hygiëne, straling, e.d.) zorgveiligheid een hoge prioriteit te geven in de instelling en waar mogelijk te integreren. Via een geleidelijke gefaseerde invoering van een aantal stappen (via enkele pilots op afdelingen) kan op betrekkelijk korte termijn een begin worden gemaakt met de uitvoering.
Doel van het model
Het TRIAS-model is enerzijds bedoeld om de twee dimensies van veiligheid te visualiseren: risico’s (prospectief) en incidenten (retrospectief). Anderzijds maakt het model een onderscheid (in geval van een bijna-incident, meevaller, tegenvaller of calamiteit) tussen drie verschillende sporen: individueel, afdeling en instelling.
Hoewel het melden van incidenten van belang wordt geacht, gaat het niet om het verhogen van het aantal meldingen. Van groter belang is het om op een andere manier naar het vraagstuk (on)veiligheid te kijken. Medewerkers van alle diensten en disciplines zouden zich frequent de vraag moeten stellen: hoe veilig is mijn afdeling? Hun drijfveer zou moeten zijn: ik wil alleen maar werken op een veilige afdeling. Hun drijfveer zou ook kunnen zijn: als ik veilig werk, wordt mijn omgeving ook veiliger. Welnu, zover te komen als afdelingsteam gaat niet zonder slag of stoot. Daar komt veel bij kijken. Toch kan al vanaf vandaag een begin gemaakt worden met het inzicht dat in geval van incidenten niet het melden voorop staat. Het draait om:
- Communicatie met de patiënt, de behandelaar, de leidinggevende/de afhandelaar de collega’s;
- Rapportage in het medisch en verpleegkundig dossier van de patiënt;
- Melden via een aparte meldprocedure bijdragen aan een veilige omgeving.
Door middel van training en ondersteund door TriasWeb kan de communicatie op een afdeling en binnen een team en met andere disciplines worden bevorderd. Daarbij wordt gezocht naar antwoorden op de vraag wat een veilige afdeling is en wat een veilig team is. Samen worden plannen gesmeed en acties uitgezet om die veiligheid te verbeteren. Het TRIAS-model biedt net als een landkaart goed zicht op het proces van veranderen. Het helpt om niet te verdwalen en laat zien op welk vlak je bezig bent.
